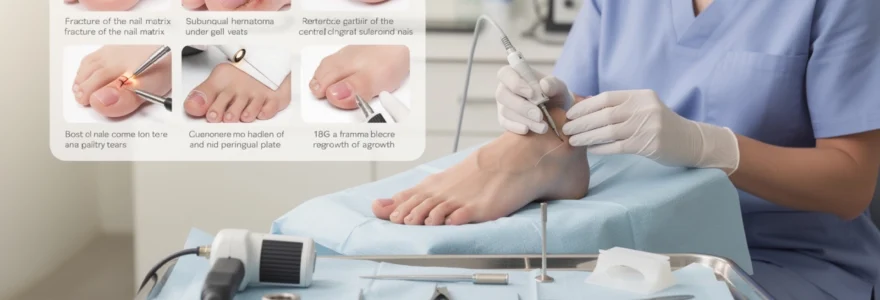
Les traumatismes unguéaux du pied représentent une urgence podiatrique fréquente, touchant près de 15% de la population active chaque année. Que ce soit suite à un choc direct, une chute d’objet lourd ou un accident domestique, l’ongle de pied peut subir diverses lésions nécessitant une prise en charge adaptée. La complexité anatomique de l’appareil unguéal, composé de la matrice, du lit unguéal, de la tablette et des replis périunguéaux, exige une approche thérapeutique précise pour préserver la fonctionnalité et l’esthétique de l’ongle. Une intervention rapide et appropriée permet d’éviter les complications infectieuses et les dystrophies séquellaires qui pourraient compromettre définitivement la repousse unguéale.
Diagnostic différentiel des traumatismes unguéaux du pied
L’évaluation clinique initiale d’un ongle de pied traumatisé nécessite une approche systématique pour identifier précisément le type et l’étendue des lésions. Cette analyse détermine le protocole thérapeutique à adopter et influence directement le pronostic fonctionnel. La classification des traumatismes unguéaux repose sur plusieurs critères anatomiques et fonctionnels qui orientent la stratégie de réparation.
Identification des fractures de la matrice unguéale
Les fractures de la matrice unguéale constituent les lésions les plus délicates à diagnostiquer et à traiter. Elles se manifestent par une déformation de la tablette unguéale, souvent associée à un saignement proximal et une douleur intense localisée à la base de l’ongle. La palpation révèle une irrégularité osseuse sous-jacente, particulièrement au niveau de la phalange distale. L’examen radiographique reste indispensable pour confirmer une éventuelle fracture de la phalange associée, présente dans 50% des cas de traumatisme matriciel sévère.
Évaluation de l’hématome sous-unguéal et de la pression intracapsulaire
L’hématome sous-unguéal représente l’urgence la plus fréquente en traumatologie unguéale, concernant 8 cas sur 10 de traumatismes du pied. La collection sanguine génère une hyperpression douloureuse qui peut atteindre 40 mmHg, soit trois fois la pression normale. Cette surpression menace la viabilité des tissus sous-jacents et nécessite une décompression rapide. L’évaluation clinique doit quantifier l’étendue de l’hématome : une surface supérieure à 25% de la tablette unguéale indique généralement une lésion du lit unguéal sous-jacent.
Analyse des déchirures du lit unguéal et des tissus périunguéaux
Les déchirures du lit unguéal surviennent fréquemment lors de traumatismes par écrasement ou par avulsion. Ces lésions compromettent l’adhérence de la tablette unguéale et peuvent entraîner des déformations permanentes si elles ne sont pas correctement réparées. L’inspection révèle souvent un saignement actif, une exposition du tissu sous-unguéal et une instabilité de la tablette. Les tissus périunguéaux, incluant les replis latéraux et proximaux, peuvent présenter des lacérations nécessitant une suture minutieuse pour préserver l’architecture normale de l’ongle.
Classification des avulsions parti
Classification des avulsions partielles selon la méthode de zook
Les avulsions partielles de l’ongle de pied correspondent à un arrachement incomplet de la tablette unguéale, laissant une portion encore attachée à la matrice ou au lit unguéal. La classification de Zook permet de distinguer plusieurs types d’atteintes selon l’extension de la perte de substance, la qualité des tissus résiduels et l’atteinte éventuelle des replis périunguéaux. Cette classification oriente la stratégie de réparation chirurgicale, en particulier le recours à une réimplantation de la tablette ou à une greffe.
De façon simplifiée, on distingue les avulsions limitées à la tablette sans atteinte majeure du lit, les avulsions associées à une déchirure du lit unguéal, et les avulsions complexes où la matrice et les replis sont également lésés. Plus l’avulsion est étendue, plus le risque de dystrophie unguéale définitive est élevé. Chez l’adulte comme chez l’enfant, le respect de cette classification permet de choisir entre une simple remise en place de l’ongle, une suture du lit unguéal ou une reconstruction plus élaborée.
Dans la pratique, l’examen au fauteuil évalue l’axe de la tablette, le degré de décollement, la vitalité des tissus et la présence d’un hématome associé. Lorsque la base de l’ongle reste solidaire de la matrice, une conservation maximale de la tablette est privilégiée, car elle jouera le rôle de splint physiologique pendant la repousse. En revanche, une avulsion quasi complète, souillée ou nécrosée impose le plus souvent une résection et une reconstruction guidée par les principes de Zook.
Techniques de trépanation et de décompression d’urgence
Face à un ongle de pied abîmé par un choc direct, la gestion rapide de l’hématome sous-unguéal est déterminante pour préserver la matrice et le lit unguéal. Les techniques de trépanation visent à créer un orifice dans la tablette afin de décomprimer l’hématome et de soulager immédiatement la douleur. Selon le contexte, le matériel disponible et le délai depuis le traumatisme, plusieurs approches peuvent être envisagées, toutes reposant sur des règles d’asepsie strictes.
Protocole de trépanation au cautère électrique pour hématomes aigus
La trépanation au cautère électrique est la méthode de référence en milieu médical pour traiter un hématome sous-unguéal aigu, particulièrement lorsque la douleur est intense et la surface de l’hématome dépasse 25 à 50% de l’ongle. Après désinfection soigneuse de l’ongle et de la peau périunguéale, le praticien applique l’extrémité chauffée du cautère perpendiculairement à la tablette, au centre de la zone sombre. La chaleur traverse la kératine en quelques secondes et crée un orifice sans exercer de pression mécanique sur le lit unguéal.
Au moment où l’hématome est perforé, le sang s’écoule spontanément et la pression diminue rapidement, avec un soulagement quasi immédiat de la douleur. Il est essentiel de ne pas enfoncer le cautère au-delà de la surface de l’ongle pour éviter toute brûlure du lit unguéal. Après l’évacuation, l’orifice est simplement nettoyé, éventuellement recouvert d’un pansement absorbant, et une surveillance quotidienne est recommandée pour détecter tout signe d’infection.
Cette technique est particulièrement adaptée aux hématomes récents (moins de 24 à 48 heures), lorsque le sang est encore fluide. En revanche, au-delà de ce délai, l’hématome tend à se coaguler, ce qui rend la décompression moins efficace. Dans un contexte d’ongle fragile, très épais ou mycosique, le cautère peut mettre plus de temps à perforer la tablette, ce qui impose de redoubler de prudence pour ne pas surchauffer les tissus.
Utilisation du trepan de richter pour la décompression contrôlée
Le trepan de Richter est un petit instrument manuel, à la fois perforant et rotatif, permettant de pratiquer une trépanation progressive et très contrôlée de la tablette unguéale. Il est particulièrement utile lorsque l’on recherche une précision maximale, par exemple pour un ongle de gros orteil épais ou chez un patient présentant un trouble de la cicatrisation. Après antisepsie, le praticien place la pointe du trépan au centre de l’hématome, puis effectue un mouvement de rotation doux tout en exerçant une légère pression.
La kératine est forée progressivement jusqu’à ce que l’hématome soit atteint et que le sang commence à s’écouler. Cet instrument permet d’ajuster la taille de l’orifice et de limiter le risque de lésion involontaire du lit unguéal, ce qui est particulièrement intéressant lorsque la tablette est déjà fragilisée par un traumatisme ancien ou par une onychodystrophie préexistante. En pratique, le diamètre de la trépanation reste modeste, suffisant pour décomprimer sans fragiliser excessivement l’ongle.
Le trepan de Richter est aussi une alternative intéressante lorsque le cautère électrique n’est pas disponible, notamment en cabinet de podologie ou en situation de médecine de terrain. Comme pour toute trépanation d’un ongle de pied cassé ou contus, il est recommandé d’évaluer au préalable l’état vasculaire et la sensibilité du patient, en particulier chez les personnes diabétiques ou présentant une artériopathie des membres inférieurs.
Technique d’évacuation à l’aiguille 18G stérile
La technique d’évacuation à l’aiguille 18G stérile est une solution simple et efficace lorsque l’on ne dispose ni de cautère, ni de trépan dédié. Elle consiste à utiliser une aiguille à gros calibre, montée ou non sur une seringue, pour perforer délicatement la tablette unguéale au niveau de l’hématome. Après désinfection, l’aiguille est positionnée perpendiculairement à l’ongle, puis mise en rotation entre les doigts, comme une petite vrille, afin d’user la kératine progressivement plutôt que de la transpercer brutalement.
Dès que l’hématome est atteint, le sang se met à s’écouler par l’orifice, parfois sous forme de jet, traduisant la pression intracapsulaire élevée. Il est important d’arrêter immédiatement la progression de l’aiguille dès l’apparition du sang pour ne pas léser le lit unguéal. Cette méthode, bien que rudimentaire, permet une décompression rapide d’un ongle de pied abîmé, à condition de respecter une hygiène rigoureuse et de ne jamais la reproduire soi-même à domicile sans encadrement médical.
Dans certains cas, deux ou trois petits orifices peuvent être nécessaires si l’hématome est très étendu ou cloisonné. Après le geste, un pansement sec, non compressif, est appliqué, et une surveillance de la douleur, de la couleur de l’ongle et de la température locale est nécessaire pendant les 48 heures suivantes. En présence de douleur persistante malgré la décompression, un contrôle radiographique et une réévaluation clinique s’imposent.
Critères temporels d’intervention selon la règle des 48 heures
La règle des 48 heures est un repère pratique pour décider de l’indication d’une trépanation en cas d’hématome sous-unguéal. Lorsque le traumatisme est récent, généralement depuis moins de deux jours, le sang reste fluide et la décompression est très efficace, avec un bénéfice immédiat sur la douleur et un effet protecteur pour la matrice. Au-delà de ce délai, l’hématome s’organise et se coagule, rendant l’évacuation plus difficile et moins utile.
Faut-il pour autant renoncer à toute intervention après 48 heures ? Pas nécessairement : si la douleur reste importante, si l’ongle semble se décoller ou si l’on suspecte une fracture de la phalange distale, une exploration plus large, parfois avec dépose partielle de l’ongle, peut être discutée. En revanche, une simple trépanation à l’aiguille ou au cautère a peu de chances de modifier significativement l’évolution lorsque l’hématome est ancien et indolore.
En pratique, face à un ongle de pied cassé et très douloureux après un choc, vous avez donc tout intérêt à consulter rapidement, idéalement dans les premières heures. Cette prise en charge précoce permet non seulement de soulager la douleur, mais aussi de limiter les risques de déformation définitive de l’ongle, de mycose secondaire ou d’onycholyse chronique.
Réparation chirurgicale des lésions complexes de l’appareil unguéal
Lorsque le traumatisme dépasse la simple contusion et que l’ongle de pied est arraché, fendu sur toute sa longueur ou associé à une fracture ouverte, une prise en charge chirurgicale devient indispensable. L’objectif est alors double : restaurer au mieux l’anatomie de l’appareil unguéal et préserver la capacité de repousse harmonieuse de la tablette. Ces gestes spécialisés sont réalisés sous anesthésie locale, parfois en bloc opératoire, en particulier en cas de lésions multiples ou de contamination importante.
Suture microscopique du lit unguéal avec fil résorbable 6-0
Le lit unguéal est une structure fine, très vascularisée, qui assure l’adhérence et la glisse de la tablette pendant sa croissance. Lorsqu’il est déchiré par un écrasement ou une coupure, la suture doit être d’une grande précision pour éviter la formation de cicatrices épaisses responsables de stries, de fentes ou de dépressions permanentes de l’ongle. La suture microscopique utilise donc un fil résorbable très fin (6-0 voire 7-0) et, idéalement, une loupe ou un microscope opératoire.
Après retrait délicat de la tablette ou de ses fragments, le chirurgien nettoie le lit, retire les débris, puis rapproche les bords de la plaie par des points séparés espacés de 2 à 3 mm. Chaque point doit respecter le plan de glissement de la kératine pour ne pas créer de marches ou de zones de tension. Le choix d’un fil résorbable évite la nécessité de retrait des sutures sous l’ongle, ce qui serait douloureux et techniquement complexe.
Dans les jours qui suivent, le patient doit protéger scrupuleusement la zone suturée, éviter les appuis prolongés sur l’orteil et maintenir un pansement propre et sec. Une infection du lit unguéal suturé pourrait compromettre le résultat et conduire à une dystrophie majeure, d’où l’importance d’une hygiène irréprochable et d’un suivi rapproché par le podologue ou le chirurgien.
Reconstruction de la matrice unguéale par greffes composites
La matrice unguéale, située en profondeur sous le repli proximal, est la véritable « usine à kératine » de l’ongle. Lorsqu’elle est partiellement détruite par un traumatisme sévère (porte qui claque sur l’orteil, chute d’un objet lourd, écrasement), la repousse peut devenir irrégulière, en pinces, ou s’arrêter complètement. Dans certains cas sélectionnés, une reconstruction de la matrice unguéale par greffe composite peut être proposée afin de restaurer une surface de production correcte.
Ce type de greffe consiste à prélever un petit fragment de matrice saine, soit sur un autre orteil, soit dans une zone moins visible, puis à le transplanter sur la matrice lésée après préparation minutieuse du site receveur. Le greffon doit être parfaitement adapté en taille et en épaisseur pour s’intégrer au tissu environnant et reprendre sa fonction de production de kératine. Cette chirurgie est délicate, mais elle offre parfois la seule chance d’obtenir un ongle de pied d’aspect satisfaisant après un traumatisme majeur.
La réussite de la greffe dépend de nombreux facteurs : état vasculaire local, absence de tabagisme, contrôle d’un éventuel diabète, mais aussi respect absolu des consignes post-opératoires. Pendant plusieurs semaines, l’orteil doit être protégé des chocs, des frottements de chaussures trop serrées et de l’humidité excessive. La patience est essentielle, car le résultat esthétique définitif ne peut être jugé qu’après plusieurs mois de repousse.
Fixation de la tablette unguéale par technique de splinting
Après un traumatisme, il est fréquent que la tablette unguéale soit partiellement décollée mais encore exploitable comme attelle biologique. Plutôt que de l’arracher systématiquement, la tendance actuelle est de la conserver autant que possible et de la fixer à nouveau sur le lit ou la matrice, selon une technique dite de splinting. Cette approche joue un rôle comparable à celui d’une attelle sur un os fracturé : elle maintient les tissus en place et guide la repousse.
Concrètement, après nettoyage et suture éventuelle du lit unguéal, la tablette est remise en position anatomique, puis maintenue par de petits points transfixiants au fil résorbable ou par une colle tissulaire adaptée. Certains chirurgiens interposent une fine languette de matériau synthétique ou biologique (comme une feuille de silicone ou une prothèse unguéale médicale) lorsque l’ongle est trop endommagé pour assurer ce rôle seul. Le bord libre peut être arrondi ou raccourci pour limiter les risques d’accrochage dans la chaussure ou les chaussettes.
Vous vous demandez peut-être si un ongle de pied cassé ainsi fixé ne risque pas de « coller » définitivement ? Rassurez-vous : la tablette jouera le rôle de guide pendant quelques semaines ou mois, puis sera progressivement remplacée par la nouvelle kératine produite par la matrice. À mesure que l’ongle repousse, l’ancienne tablette migre vers l’avant et finit par tomber ou être coupée, comme une coquille protectrice devenue inutile.
Réparation des replis périunguéaux selon la méthode de seymour
Les replis périunguéaux, en particulier le repli proximal, constituent la « gaine » dans laquelle l’ongle glisse pendant sa croissance. Lorsqu’ils sont déchirés, écrasés ou arrachés, la continuité de ce tunnel est rompue et la repousse de l’ongle peut se faire de travers, en crochet ou en pince. La méthode de Seymour propose des principes précis pour remettre en place ces replis et éviter les cicatrices rétractiles responsables de déformations durables.
Le temps opératoire débute par un nettoyage soigneux et une excision minimale des tissus nécrotiques, en conservant autant que possible la peau saine. Les replis latéraux et proximal sont ensuite repositionnés de façon anatomique autour de la matrice et de la tablette, parfois à l’aide de points intradermiques très fins. L’objectif est de reconstituer un sillon lisse, sans marches ni brides fibreuses, pour permettre à l’ongle de glisser librement lors de sa repousse.
En postopératoire, la surveillance porte sur la qualité de la cicatrisation cutanée, la souplesse des replis et l’absence de bourgeonnement inflammatoire. Des massages doux, associés à l’application d’une crème cicatrisante ou d’une huile végétale adaptée, peuvent être proposés une fois la plaie fermée pour limiter le risque de rétraction. Cette étape de rééducation cutanée est souvent négligée, alors qu’elle conditionne en grande partie l’esthétique finale de l’ongle.
Protocole de réimplantation unguéale avec matériau de substitution
Lorsque la tablette unguéale est totalement perdue ou trop fragmentée pour être réutilisée, on peut recourir à un matériau de substitution jouant le rôle de faux ongle médical. Il s’agit le plus souvent d’une fine plaque en plastique stérile, en silicone ou en résine médicale, découpée à la forme de l’ongle manquant puis glissée sous le repli proximal et fixée au lit unguéal. Ce dispositif protège la matrice, prévient l’adhérence des replis au lit et guide la repousse de la nouvelle tablette.
Le protocole de réimplantation comprend plusieurs étapes : préparation du lit unguéal (débridement, suture si besoin), mise en forme précise du substitut, insertion atraumatique, puis fixation par points de suture ou colle chirurgicale. Le matériau doit être suffisamment souple pour accompagner les mouvements du pied, mais assez rigide pour maintenir l’espace unguéal. En quelque sorte, il agit comme un moule temporaire dans lequel l’ongle va « repousser sur mesure ».
Ce type de prothèse est généralement conservé plusieurs semaines à plusieurs mois, en fonction de la vitesse de repousse et de la stabilité obtenue. Chez certains patients, notamment ceux qui portent des chaussures de sécurité ou pratiquent un sport de contact, des adaptations supplémentaires (renforts, pansements protecteurs) peuvent être nécessaires. Une fois la nouvelle tablette suffisamment avancée, le substitut est retiré et l’ongle continue sa croissance naturellement.
Soins post-traumatiques et surveillance de la repousse unguéale
Après la réparation d’un ongle de pied abîmé ou cassé, la qualité des soins post-traumatiques est aussi importante que le geste initial. Un ongle de pied met en moyenne 9 à 12 mois à repousser complètement, parfois plus pour le gros orteil, ce qui signifie que la vigilance doit être maintenue dans la durée. Pendant cette période, l’objectif est de prévenir l’infection, de protéger la matrice en cours de cicatrisation et d’accompagner la repousse par des soins adaptés.
Dans les premiers jours, les pansements doivent rester propres, secs et aérés. Ils sont généralement renouvelés tous les 24 à 48 heures, avec une désinfection douce à base de chlorhexidine ou d’un autre antiseptique non irritant. Les baignades prolongées, les bains chauds et l’exposition en milieu humide (piscine, hammam) sont à éviter pour limiter le risque infectieux. En cas de douleur croissante, de rougeur diffuse, de chaleur locale ou d’écoulement purulent, une consultation rapide s’impose.
À moyen terme, la surveillance porte sur la trajectoire de la nouvelle tablette : pousse-t-elle dans l’axe ? Présente-t-elle des zones d’épaississement, de coloration anormale, de décollement ? Des photos prises régulièrement peuvent aider à suivre l’évolution et à repérer précocement une dystrophie. Si nécessaire, le podologue pourra affiner la tablette, corriger une courbure excessive ou proposer une orthonyxie (brace unguéal) pour guider un ongle qui a tendance à s’incarner.
Parallèlement, une attention particulière doit être portée au choix des chaussures et des chaussettes. Des chaussures trop serrées à l’avant-pied ou au niveau de l’orteil traumatisé multiplient les microtraumatismes et retardent la cicatrisation. Des matières respirantes, un volume suffisant et parfois des protections en silicone ou en mousse autour de l’orteil permettent de sécuriser le quotidien pendant la phase de repousse.
Prévention des complications infectieuses et des dystrophies séquellaires
Un ongle de pied abîmé constitue une porte d’entrée idéale pour les bactéries et les champignons. Sans précautions, une simple contusion peut évoluer vers un panaris, une mycose unguéale ou une onycholyse chronique. La prévention commence dès la prise en charge initiale : nettoyage soigneux de la plaie, irrigation abondante en cas de contamination, utilisation raisonnée d’antibiotiques en présence de facteurs de risque (diabète, immunodépression, plaie profonde) et éducation du patient aux signes d’alerte.
Pour limiter les dystrophies séquellaires (ongles striés, en pince, épaissis ou dédoublés), plusieurs mesures peuvent être mises en place. D’abord, éviter les agressions répétées : chaussures adaptées, coupe des ongles au carré, pas trop courts, et protection des orteils lors des activités à risque (sport, bricolage, déménagement). Ensuite, entretenir la souplesse des replis cutanés par des massages réguliers avec une huile végétale (ricin, amande douce, argan) ou une crème nourrissante.
Sur le plan systémique, une alimentation équilibrée, riche en protéines, en zinc, en fer et en vitamines du groupe B, favorise une bonne qualité de kératine. En cas d’ongles fragiles ou cassants de façon répétée, un complément alimentaire ciblé peut être envisagé après avis médical. Il ne faut pas oublier que la santé de l’ongle reflète souvent l’état général : fatigue chronique, troubles hormonaux ou carences peuvent se traduire par des anomalies de la repousse.
Enfin, une consultation de suivi auprès d’un podologue ou d’un dermatologue spécialisé dans les pathologies unguéales permet de détecter tôt les déviations de repousse. Une orthèse, une correction podologique ou parfois une petite intervention complémentaire peuvent éviter qu’un défaut mineur ne se transforme en déformation irréversible. En d’autres termes, mieux vaut intervenir tôt sur un ongle de pied qui repousse mal plutôt que d’attendre que la déformation soit installée.
Alternatives thérapeutiques pour les cas de perte unguéale définitive
Dans certaines situations extrêmes – destruction complète de la matrice, séquelles de brûlure, infection profonde non contrôlée – la repousse de l’ongle de pied devient impossible ou très imparfaite. La perte unguéale peut alors être définitive, avec un orteil dépourvu de tablette ou recouvert d’un ongle atrophique peu fonctionnel. Cette situation n’est pas anodine, car l’ongle joue un rôle de protection mécanique et d’appui lors de la marche. Que faire lorsque la restitution anatomique n’est plus envisageable ?
Une première option consiste à privilégier le confort et la protection cutanée. Des orthèses en silicone sur mesure, des embouts de protection ou des pansements en mousse peuvent être réalisés pour remplacer partiellement le rôle d’amortisseur de l’ongle manquant. Ces dispositifs réduisent les frottements dans la chaussure, limitent les hyperkératoses douloureuses et améliorent considérablement la tolérance à la marche, surtout chez les patients sportifs ou très actifs.
Sur le plan esthétique, des prothèses unguéales esthétiques en résine ou en gel médical peuvent être proposées par des podologues formés à l’onychoplastie. Contrairement aux « faux ongles » cosmétiques classiques, ces dispositifs sont conçus pour respecter la physiologie de l’orteil, laisser respirer la peau et s’adapter à la morphologie du lit unguéal résiduel. Ils se fixent de façon réversible et peuvent être renouvelés périodiquement, offrant une solution à la fois discrète et confortable pour les patients gênés par l’aspect de leur pied.
Dans de rares cas, lorsque la zone ex-unguéale devient le siège de douleurs chroniques, de conflits répétés dans la chaussure ou de lésions cutanées récidivantes, une approche plus radicale peut être discutée avec un chirurgien : remodelage osseux de la phalange distale, plasties cutanées pour aplanir le relief, voire ablation définitive des restes unguéaux pathologiques. Ces décisions se prennent au cas par cas, après un bilan complet et une information claire du patient sur les bénéfices attendus et les limites.
Enfin, quelle que soit la stratégie choisie, l’accompagnement psychologique et l’éducation thérapeutique jouent un rôle clé. Un ongle de pied très abîmé ou perdu peut impacter l’image corporelle, la pratique sportive, voire la vie professionnelle lorsque le port de chaussures ouvertes est requis. En vous entourant d’une équipe pluridisciplinaire (podologue, dermatologue, chirurgien, parfois kinésithérapeute), vous disposez de plusieurs leviers pour retrouver non seulement un pied fonctionnel, mais aussi une confiance retrouvée dans l’apparence de vos ongles.